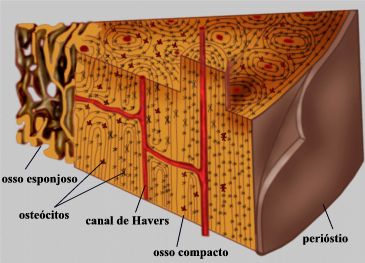
Os canais de Havers comunicam-se entre si, com a cavidade medular e com a superfície externa do osso por meio de canais transversais ou oblíquos, chamados canais perfurantes (canais de Volkmann). O interior dos ossos é preenchido pela medula óssea, que pode ser de dois tipos: amarela, constituída por tecido adiposo, e vermelha, formadora de células do sangue.
CIÁTICA
Ciática significa dor, fraqueza, dormência ou formigamento da perna. É causada por lesão ou pressão no nervo ciático.
A ciática é um sintoma de outro problema médico e não de uma doença em si. Ocorre quando há pressão do nervo isquiático ou dano a ele. O nervo começa na espinha inferior e desce pela parte posterior de cada perna. Esse nervo controla os músculos da parte posterior do joelho e da parte inferior da perna e dá sensibilidade à parte posterior da coxa, uma porção da perna e à sola do pé. As causas comuns da ciática são
- Deslocamento de disco;
- Síndrome piriforme (um distúrbio da dor envolvendo o músculo piriforme nas nádegas);
- Lesão ou fratura pélvica;
- Tumores
Entre em contato com o seu médico imediatamente se apresentar:
- Febre inexplicável com dor nas costas
- Dor nas costas depois de um golpe grave ou uma queda
- Vermelhidão ou inchaço nas costas ou na coluna
- Dor que desce pelas pernas até a parte inferior do joelho
- Fraqueza ou dormência nas nádegas, nas coxas ou na pélvis
- Ardência ao urinar ou sangue na urina
- Dor que piora quando você deita ou que acorda você durante a noite
- Dor severa que não deixa você ficar em uma posição confortável
- Perda de controle da urina ou das fezes (incontinência)
Também consulte um médico se:
- Estiver perdendo peso não intencionalmente
- Usar esteroides ou drogas intravenosas
- Tiver apresentado dor nas costas antes, mas tiver um episódio diferente e pior
- Esse episódio de dor nas costas durar mais do que 4 semanas
O médico realizará um exame físico. Isso pode mostrar:
- Fraqueza ao dobrar o joelho ou ao movimentar os pés;
- Dificuldade de dobrar o pé para dentro ou para baixo;
- Reflexos anormais ou ausentes;
- Dor ao levantar a perna esticada para fora da maca;
- Os exames determinam as causas suspeitas. Normalmente, eles não são necessários a menos que a dor seja grave e dure por muito tempo. Eles podem incluir:
Posteriormente deverá fazer os exames:
- Exames de sangue
- Raios X
- Ressonâncias magnéticas ou outros exames de imagem
Estes exames determinaram as causas suspeitas. A partir da confirmação, inicia-se o tratamento.
TRATAMENTO: O tratamento conservador é o melhor em muitos casos. O médico pode recomendar os seguintes passos para acalmar os sintomas e reduzir a inflamação.

Aplique calor ou gelo na área dolorida. Experimente gelo nas primeiras 48 a 72 horas, depois utilize calor.
Tome analgésicos de venda livre como ibuprofeno ou acetaminofeno
Repouso não é recomendado. Reduza a atividade nos primeiros dias. Depois, retome lentamente suas atividades regulares. Evite levantar muito peso ou torcer as costas nas primeiras seis semanas após a dor ter iniciado. Após 2 a 3 semanas, você deve voltar a se exercitar. Isso deve incluir exercícios para fortalecer seu abdômen e melhorar a flexibilidade da sua coluna.
Se as medidas caseiras não ajudarem, seu médico pode recomendar injeções para reduzir a inflamação ao redor do nervo. Outros medicamentos podem ser receitados para ajudar a reduzir as dores agudas associadas com a ciática.
Os exercícios fisioterápicos também podem ser recomendados. Os tratamentos adicionais dependem da doença que esteja provocando a ciática.
A dor nervosa é difícil de tratar. Se, atualmente, você tiver problemas com a dor, pode considerar uma consulta com um neurologista ou um especialista em dor para garantir que você tenha as mais amplas opções de tratamento.








Nenhum comentário:
Não é permitido fazer novos comentários.